Publié le
Pharmaciens, il est temps de s’intéresser à la Data !
Google vient d’annoncer que son intelligence artificielle, Lyna pour Lymph Node Assistant détecte 99% des cas de tumeurs mammaires et sans faux positifs tandis que les médecins ne détectent que 62% des cas. La technologie employée fait appel au deep learning, une IA forte qui a appris à partir de nombreux clichés de tumeurs. A travers cet exemple édifiant sur les capacités des IA en médecine, on peut appréhender les bouleversements imminents en santé et au cœur de cette révolution technologique, se place la data. En effet sans data pas d’IA ! Les big tech (Google, IBM, Apple, Facebook) disposent d’une manne de données, de partenariats avec des hôpitaux ou universités et surtout des capacités d’investissement en recherche sur l’IA qui leur donnent une grande longueur d’avance. Face à cette suprématie étrangère, le gouvernement Français souhaite permettre l’émergence d’acteurs nationaux en facilitant l’accès aux données pour répondre aux enjeux stratégiques de la souveraineté nationale en santé.
Le Health Data Hub
Dans la continuité du rapport de Cédric Villani sur l’intelligence artificielle, la Ministre des solidarités et de la santé a initié en juin la création d’une plateforme d’exploitation des données de santé : le « Health Data Hub » Une première mission de préfiguration a livré ses conclusions mi octobre quant aux pré-requis et aux modalités opérationnelles d’un tel laboratoire d’exploitation des données de santé.
Les data produites par l’assurance maladie, les professionnels de santé, les hôpitaux, les laboratoires et les patients eux-mêmes, constituent un patrimoine extrêmement fragmenté le Health Data Hub a pour ambition de centraliser l’accès à l’ensemble de ces gisements de données de santé et mettre à dispositions les technologies permettant de les analyser.
Les recommandations de la mission procèdent d’un principe fondateur :
Les données de santé financées par la solidarité nationale constituent un patrimoine commun et doivent être mises pleinement au service du plus grand nombre dans le respect de l’éthique et des droits fondamentaux des citoyens.
Le rapport rappelle « que la donnée de santé n’est pas la propriété du producteur aux yeux de la loi. …/… Le RGPD et la loi informatique et liberté prévoient l’usage de données de santé pseudonymisées pour le pilotage du système de santé, la réalisation d’études ou de recherches, pour la sécurité sanitaire, mais aussi lorsque la personne concernée donne son consentement explicite pour une finalité déterminée. La réutilisation secondaire des données de santé, notamment à partir de bases de données massives, est possible sans recueillir un consentement, à condition que le traitement présente une finalité d’intérêt public et que des garanties appropriées pour les droits et libertés des personnes concernées soient mises en place. ». Tout acte de cession à titre onéreux de données de santé identifiantes directement ou indirectement, y compris avec l’accord de la personne concernée, est interdit [1].
Les enjeux d’une plateforme d’analyse à grande échelle de données de santé
Les acteurs publics et privés ont accès depuis 2016 à la base de données médico-administratives SNDS [2]. La première mission de ce Health Data Hub sera de favoriser l’élargissement du SNDS à d’autres données. Et une quinzaine de jeux de données ont été identifiées dans un 1er temps. (cohortes, données hospitalières, bilans de biologie médicale, DP [3] , DMP, données d’imagerie de ville…)
L’analyse à grande échelle de données de santé élargies serait un formidable tremplin pour passer à une médecine plus préventive et plus personnalisée.
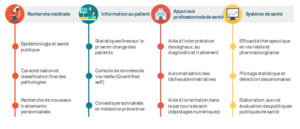
L’apport d’un Health Data Hub
La qualité des données de santé stockées dans ces différentes bases n’est toute fois pas harmonisée ni interopérable.
Le rapport rendu mi octobre [4] insiste sur la nécessité d’investir dans l’harmonisation des systèmes d’information et leur modernisation, et définir des standards pour certaines catégories de données. Auprès des praticiens, la recommandation porte sur la mise en place des politiques incitatives à la structuration et au partage des données comme au travers d’une Rémunération sur Objectifs de Santé Publique (ROSP).
Pour les sources de donnée autres que le SNDS, chaque entrepôt bénéficie de sa propre gouvernance (comité éthique, règles de refus, délai de réponse, règles de valorisation économique, conditions de partenariat…). Les auteurs du rapport rappellent que ces données sont parfois en tout ou partie financées par des fonds publics et qu’à ce titre elles doivent être accessibles.
Aux contraintes techniques de bases hétérogènes s’ajoutent donc l’accessibilité aux données. Le Health Data Hub a donc pour objectifs très ambitieux de s’attaquer à ces deux barrières pour aboutir à une stratégie nationale de valorisation des données de santé.
Le rôle du Health Data Hub
Le Health Data Hub se positionne comme tiers de confiance et facilitateur. Il proposerait aux utilisateurs publics et privés une offre de service standardisée pour donner un accès unique aux données de santé, soutenir la collecte et la consolidation des données de santé, accompagner la valorisation/l’analyse des données de santé et assurer le lien avec la société civile.
Le Health Data Hub se positionne également comme un support technique en mettant à disposition des capacités technologiques et des compétences à la demande pour accélérer les projets de valorisation. Il donnerait également accès à un catalogue d’algorithmes et de méthodologies construites par la communauté.
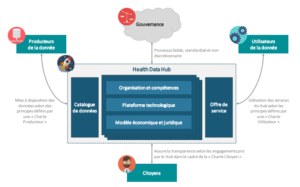
Le modèle économique pressenti est hybride : un financement public concernant les missions de service public administratif et un financement privé lors de missions industrielles et commerciales menées par les industriels de santé, laboratoires pharmaceutiques, medtech et start-up. Le financement de la plateforme est évalué à 40 millions d’euros annuels.
Les 1ers projets pilotes sur des cas concrets devraient voir le jour à mi-2019. Ils permettront la co-création des services techniques et juridiques du Health Data Hub avec l’ingestion des premières bases de données dans une première version de la plateforme. L’ouverture à tous de l’offre de services du Health Data Hub est prévue fin 2019 puis sera enrichie avec de nouveaux catalogues de données.
Cette plateforme vise à croiser les données et nourrir des algorithmes puissants d’analyse au service d’une médecine de précision, hyper personnalisée, et, à terme, la mise en place de soins adaptés en temps réel à chacun.
Les hospitaliers, les prescripteurs, les représentants de la société civile (citoyens et patients), les agences et autorités sanitaires, la recherche, les industries de santé, les assureurs et les start-ups ont été sollicités pour exprimer leurs attentes au sujet de la donnée de santé et de leur potentiel. Aucun pharmacien ne faisait parti des 114 auditions.
Quelle place pour la pharmacie ?
Les dernières négociations conventionnelles des syndicats avec la CNAM (honoraires de dispensation, bilan partagé de médication), le rapport Mesnier sur l’organisation des soins non programmés dans les territoires, la généralisation de la vaccination contre la grippe par les pharmaciens statuée dans la stratégie nationale de santé 2018-2022 tendent vers un élargissement des activités des pharmaciens. Pour la pharmacie, le modèle économique, qui se dessine à moyen terme, passera par l’accompagnement et le service aux patients. L’usage de la donnée à bon escient pourrait servir la profession dans cette mutation. La mesure de l’efficience du pharmacien en tant qu’acteur de santé de proximité va rapidement devenir stratégique car le modèle économique du « service en pharmacie » reste à inventer.
Pour aller plus loin
Prenons l’exemple d’un réseau de pharmacies qui se spécialiserait dans l’accompagnement des patients en oncologie. Les chimiothérapies ciblées de nouvelles générations ont un coût qui atteint 50000€ par an par patient, soit 5 à 10 fois le coût des chimiothérapies conventionnelles et en deçà de 80% d’observance, le traitement est inefficace. 15000 patients prennent ce type de traitement [5].
Les pharmaciens de ce réseau s’investissent en amont (DU, formation aux nouveaux traitements, aux ETP, ..), sont disponibles, passent du temps avec les patients (entretien, référencement et conseil de produits spécialisés), font le lien avec les équipes soignantes à l’hôpital et s’assurent de la bonne adhésion thérapeutique du patient malgré les effets secondaires du traitement. Imaginons demain, que cet accompagnement auprès du patient soit pris en charge car il relève de la santé publique. Comment valoriser la valeur ajoutée de ce réseau de pharmaciens experts ? Quels sont bénéfices pour le patient ? Pour la santé publique ?
L’analyse des données appariées au sein du Health Data Hub pourraient répondre à ces questions.
Actuellement la donnée de santé produite par le pharmacien représente une faible valeur marchande (les données de remboursements des médicaments sont accessibles dans le SNIIRAM). En revanche leur enrichissement (qualification et contextualisation) ou leur exploitation, par des sociétés comme OpenHealthCompany ou IQVIA, apportent de la valeur.
Finalement, l’enjeu du réseau officinal ne serait-il pas de passer d’un statut de producteur de données brutes pour aller vers celui de « data broker » un courtier en données enrichies grâce à ses nouvelles activités de prévention et d’accompagnement ?
Sources :
[1] Article L1111-8 du code de la santé publique, VII, et sanctions prévues à l’article 226-21 du code pénal
[2] Système national des données de santé (SNDS) : données médico-administratives constituées des données du système national inter-régimes d’assurance maladie (SNIIRAM), de la base des résumés de séjour hospitaliers (PMSI) et du CépicDc (causes médicales de décès). A horizon 2020, le SIMDPH (données relatives au handicap) et un échantillon de données de l’assurance maladie complémentaire devraient venir compléter ces données. Pour garantir et protéger la confidentialité de ces données, un pseudonyme, code non signifiant obtenu par un procédé cryptographique irréversible du NIR, est associé aux données se rapportant à chaque personne. Ce procédé permet de relier, pour une même personne, l’ensemble des données contenues dans le SNDS.
[3] Le Dossier Pharmaceutique a été identifié pour ses données structurées des dispensations de médicaments non remboursés (puisque les autres sont déjà dans le SNDS).
[4] https://solidarites-sante.gouv.fr/IMG/pdf/181012_-_rapport_health_data_hub.pdf
[5] Données INCa Institut National Du Cancer

Laisser un commentaire