Publié le
Bientôt de la télémédecine en pharmacie ?
Alors que les négociations conventionnelles avec les syndicats de médecins battent leur plein sur la prise en charge des actes de télémédecine, les pharmaciens seront les prochains autour de la table avec l’assurance maladie obligatoire pour le conventionnement de ce service en pharmacie.
Qu’est ce que la télémédecine et quels avantages à la proposer en pharmacie ?
Rappel sur la télémédecine
La télémédecine recouvre actuellement cinq types d’actes médicaux dont le cadre a été définit par la loi HPST de 2009[1] et les décrets applicatifs en 2010[2].
- La télé-expertise : permettre à un professionnel de solliciter l’avis d’un ou de plusieurs professionnels médicaux experts à partir d’éléments du dossier médical du patient en dehors de la présence du patient (un simple appel téléphonique ou l’adressage de photo par Smartphone sont exclus).
- La téléconsultation : permettre la consultation à distance entre un médecin et un patient, ce dernier pouvant être assisté par un autre professionnel de santé.
- La télésurveillance médicale : permettre à un professionnel d’interpréter à distance les données nécessaires au suivi médical du patient pour prendre des décisions sur sa prise en charge. (Expérimentations de la prise en charge des plaies chroniques et complexes, insuffisance cardiaque chronique, insuffisance respiratoire sévère et insuffisance rénale chronique).
- La téléassistance médicale : permettre à un professionnel d’assister à distance un autre professionnel au cours de la réalisation d’un acte.
- La réponse médicale apportée dans le cadre de la régulation médicale (SAMU).
Les autorités de santé et les représentants des fédérations industrielles se sont fixés en 2013 comme objectif qu’un million de patients soient traités en télémédecine d’ici 2020[3].
La loi de financement de la sécurité sociale (LFSS) pour 2014 a initié les premières expérimentations menées dans neuf régions pilotes dans le cadre du programme ETAPES « Expérimentations de télémédecine pour l’amélioration des parcours en santé » dans l’objectif de développer les activités de télémédecine. Initialement réservé aux téléconsultations et téléexpertises portant sur les plaies chroniques et/ou complexes, l’expérimentation a été élargie tous les patients souffrant d’ALD (affection longue durée) ou résidant en structures médico-sociales dont les patients sont difficiles à déplacer comme beaucoup de personnes âgées en EHPAD.
Où en est-on aujourd’hui ?
Le développement de la télémédecine prend un nouveau virage en 2018 car le gouvernement affiche une volonté forte à la généralisation des actes de téléconsultation et de télé-expertise. Prévue dans la LFSS pour 2018, leur inscription à la nomenclature des actes remboursables par l’Assurance-maladie devrait faire entrer ces actes dans le droit commun et lever (en partie) le frein financier.
Un projet d’accord a été trouvé entre les 5 syndicats de médecins et la CNAM ce mercredi 18 avril 2018 et devra être voté au mois de mai pour une mise en application au 15 septembre 2018 à l’ensemble des patients. L’assurance maladie propose un financement mixte associant rémunération à l’acte et forfait annuel pour les médecins.
Les consultations à distance par vidéo transmission sécurisée entre un patient et son médecin seront rémunérées 25 € pour un médecin généraliste et 30 € pour un spécialiste. Des majorations pourront être appliquées pour personnes âgées par exemple.
Si un médecin assiste son patient lors d’une téléconsultation avec un autre médecin, il pourra alors également facturer une consultation.
Concernant la téléexpertise, deux niveaux sont définis :
– la téléexpertise simple pour un avis rapide fourni après l’analyse d’un document technique serait rémunérée 12 € par avis avec un maximum de 4 avis par patient et par an
– la téléexpertise approfondie pour un « avis circonstancié donné en réponse à l’exposition d’une situation médicale complexe après étude approfondie et mise en cohérence » serait rémunérée 20 € par an et limitée à 2 avis par patient.
Le médecin «requérant» qui demandera l’expertise obtiendra un forfait de 50 euros pour les dix premières demandes de téléexpertise, puis 5 euros par demande.
À ces paiements à l’acte pourront s’ajouter 525 € un « forfait structure » annuel pour équiper le cabinet du matériel adapté.
Ainsi le cadre financier conventionné se dessine pour les médecins.
Reste à organiser en cabinet la pratique sur l’aspect technique (équipement sécurisé, accès au réseau, ordinateurs performants, webcam de qualité, traçabilité des actes) et surtout organisationnel. Sur le site du ministère des Solidarités et de la santé on peut lire que « La télémédecine ne se substitue pas aux pratiques médicales actuelles ». Ces téléconsultations se feront-elles sur RDV et s’ajouteront-elles dans un contexte d’agenda déjà trop rempli ? À première vue, il semblerait que l’exercice en groupe permettre une adaptation plus rapide grâce à une mutualisation des équipements et une répartition moins complexe des temps médicaux dédiés aux consultations à distance.
D’un autre coté, des acteurs privés proposent un accès direct à la téléconsultation majoritairement via un service offert par la complémentaire santé.
Face à une offre qui s’élargie le Conseil national de l’Ordre des médecins a rappelé dans un communiqué de presse son inquiétude « du fait que les prestations proposées directement via des plates-formes par les assureurs complémentaires ou les mutuelles en santé installent de fait une rupture concurrentielle dans l’organisation territoriale des soins et le parcours de soins. En outre, ces plates-formes qui indiquent être accessibles 7j/7 et 24h/24 soulèvent la question de leur cohérence avec les Centres 15 ou interconnectés ». Une brèche dans notre système de santé français basé sur le principe de solidarité nationale ouvrant la possibilité d’une médecine à 2 vitesses.
Et le pharmacien ?
A l’étranger, la télémedecine est déjà rentrée dans les officines. Par exemple le rôle du pharmacien Suisse avec le programme netCare, est plus élargi, c’est le point d’entrée dans le parcours de soins pour les maladies bénignes et petits maux. Près de 1 500 pharmacies durant leurs heures d’ouvertures et sans RDV proposent ce service. Le pharmacien procède au triage des patients sur la base d’algorithmes qui permettent de décider s’il va remettre directement un médicament, proposer au patient une téléconsultation avec un médecin ou adresser le patient à un autre professionnel.
L’entretien préliminaire avec le pharmacien est facturé environ 13€. Si le patient convient avec le pharmacien de recourir à une téléconsultation, celle-ci coûte 40€ supplémentaires. En fonction de l’assureur complémentaire du patient, les coûts sont partiellement voire entièrement pris en charge. NetCare a été Initié en 2012 par pharmaSuisse (société faitière des pharmacies), le Centre suisse de télémédecine Medgate et le groupe Helsana.
Rappelons tout de fois que l’organisation du système de soin helvète est géré uniquement par des assureurs privés (système obligatoire dit « de base » auquel viennent s’ajouter des complémentaires fonctionnant sur un modèle de franchise).
La télémédecine en France
Si à l’origine, les pharmaciens d’officine étaient exclus des expérimentations, ils y ont été intégrés ultérieurement par le biais d’amendements à la LFSS, à la demande des syndicats. Le déploiement de la télémédecine à l’officine apparaît en effet particulièrement utile dans les territoires caractérisés par une forte désertification médicale.
Le pharmacien acteur de proximité réalise déjà au comptoir une prise en charge de certaines pathologies aiguës bénignes par son conseil pharmaceutique et la dispensation de médicaments sans ordonnance. Dans un objectif de fidélisation et d’augmentation de sa clientèle, la pharmacie selon son contexte peut désormais proposer la télé-expertise ou la téléconsultation dans son espace de confidentialité.
La première expérimentation de télémédecine en pharmacie
remonte à 2016 (de mars à septembre) dans une pharmacie Mutualiste en plein centre ville de Roanne avec la cabine Consult Station de la société H4D. Bien qu’utilisée en télésurveillance pour des malades chroniques à raison de 3 à 4 personnes par jour, l’accueil avait été très réservé de la part les médecins à l’époque. Pourtant l’agglomération roannaise présente une densité médicale en dessous du ratio national (89 vs 93,5 médecins/ 10 000 habitants) et 4000 personnes avaient été dénombrées sans médecin traitant sur ce bassin. Le projet avait été conduit par la Mutualité française (Eovi Usmar services et soins), avec l’Agence régionale de santé (ARS), le centre hospitalier de Roanne, l’université Jean Monnet en collaboration avec des acteurs institutionnels et économiques du territoire (Roannais agglomération, l’Agence de développement économique de la Loire ADEL42). La motivation du titulaire à maintenir une offre de santé de proximité avait été soutenu par les Ordres (pharmaciens et médecins) dans le cadre de l’expérimentation contribuant à « soulager la charge des généralistes, mais sur un parcours de soins donné, et selon un protocole de surveillance bien cadré ». L’étape suivante du projet devant expérimenter la consultation par visioconférence n’a pas été menée dans l’officine.

Cette cabine (dispositif médical de classe IIa) reste la Rolls de la téléconsultation difficilement accessible à une pharmacie mais davantage destinée aux entreprises ou collectivités. Le coût varie de 70 000 à 130 000 euros en fonction des configurations, la location mensuelle oscille entre 1500 et 3000 euros HT !.
L’offre en pharmacie commence à apparaître
Lors de l’édition 2018 du salon PharmagoraPlus , Visiomed Group a présenté aux pharmaciens sa station de téléconsultation VisioCheck® toute équipée et ultra compacte (DM classe IIa). Elle embarque des dispositifs médicaux connectés (tensiomètre, lecteur de glycémie, thermomètre, saturation d’oxygène, électrocardiogramme, pèse-personne), est compatible avec d’autres dispositifs médicaux (de la gamme BewellConnect® ou provenant de divers constructeurs par connexion Bluethooth®) et une camera et écran permettant la visioconférence avec les médecins de la plateforme médicale disponible 24h/24, 7j/7. Visiomed entend ainsi apporter une réponse clef en main pour maintenir la permanence des soins dans les zones de désertification médicale. La station VisioCheck® est accessible par un abonnement de 599 € HT / mois sur 48 mois (avec tous les accessoires nécessaires à la téléconsultation, la livraison, l’installation, la mise en service, la formation des équipes officinales, ainsi qu’une assurance). L’accès à la plateforme médicale, également inclus dans l’abonnement, sera accessible de façon illimitée avec des médecins disponibles 24/7, 365 jours par an.
De nombreuses pharmacies se sont montrées intéressées et 300 pionnières devraient être équipées d’ici fin 2018. Le groupe prévoit de multiplier par 10 ses implantations en pharmacies d’ici 2 à 3 ans.
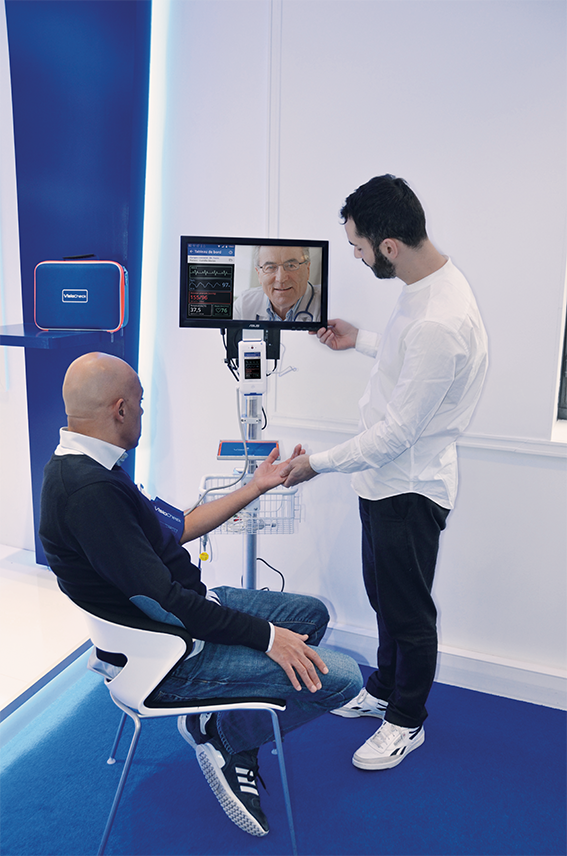
Les négociations syndicales avec l’assurance maladie obligatoire n’ont pas démarré pour les pharmaciens mais sont prévues. Cette prise en charge devrait contribuer à un l’essor de la télémédecine.
Reste à savoir quels usages seront prépondérants en pharmacie (entre le suivi des pathologies chroniques et un recourt pour l’aigu) et la façon dont ces consultations s’inscriront dans le dossier médical partagé du patient.
Seul 1 français sur 4 interrogés par Odoxa en février dernier [4] avait déjà entendu parler précisément de la télémédecine tandis que la moitié seulement vaguement. Il reste donc un vaste chantier pour mieux faire connaitre aux usagers les possibilités de consultations à distance. Un sujet que les mutuelles ont bien identifié…
Sources :
[1] Art L6316-1 du Code de la Santé Publique
[2] Décret n° 2010-1229 du 19 octobre 2010
[3] La priorité a été donnée aux patients souffrant de diabète insulinotraité, d’insuffisance cardiaque, d’HTA sévère ou d’insuffisance rénale chronique.
[4] Le rendez-vous de l’innovation : La e-santé Sondage réalisé via internet par Odoxa auprès de 982 personnes en février 2018 http://www.odoxa.fr/sondage/e-sante-innovations-bien-accueillies-francais-suffisamment-connues/


Bonjour,
Je suis surpris de lire les exemple ici décrits. La place du pharmacien français dans le monde de la télésanté est-elle réservée à la simple mise en relation d’un de «ses» patients avec un médecin traitant à distance? Les pharmaciens ne voient-il pas l’avantage de s’offrir eux-mêmes à une consultation à distance? Cette quasi-absence (https://www.medaviz.com/medecins/ et http://www.lnpchezvous.com/) de télépharmacie est-elle liée à l’absence de désert pharmacologique?
Alexandre
Merci Alexandre pour cette question. D’une part pas de désert pharmaceutique en France, 97% de la population à moins de 10min d’une pharmacie mais également la difficulté pour les officinaux à pratiquer des honoraires hors services conventionnés.
Le cadre législatif se met en place …
Il faut que les pharmacies ne soient pas qu’un simple lieu de consultation mais que les professionnels développent de nouvelles compétences.
La définition législative de cela et le financement sont surement des freins à venir. La désertification médicale est effectivement une vraie problématique de santé publique actuellement
Bonjour,
Comme mentionné plus haut, je trouve fort dommage que le pharmacien, titulaire d’un doctorat et spécialiste des médicaments, ne semble être utile qu’à mettre en relation son patient avec un médecin.
La télémédecine devrait permettre par exemple un échange pluridisciplinaire entre le médecin téléconsulté et le pharmacien d’officine dans le choix du traitement.
La télémédecine devrait aussi permettre au médecin, lorsqu’il est en consultation avec un patient, d’interroger un pharmacien à distance quand il veut un renseignement scientifique sur un médicament (pour faire diminuer les erreurs de prescription).
Là je trouve que nous manquons cruellement d’ambition.
Romain
A signaler que visiocheck est pourvu du système d’intelligence artificielle MEDVIR qui permet au pharmacien d’interroger son patient et de fabriquer un compte rendu automatique à destination du médecin. Ainsi le pharmacien n’est pas un simple intermédiaire mais un authentique maillon de la chaîne de Télémédecine.
A signaler également que 2 projets de lutte contre la désertification médicale (care des déserts et réseau bleu santé) qui utilisent également MEDVIR pour le triage des patients en pharmacie se met également en place.
[…] Un article intéressant […]
[…] Alors que les négociations conventionnelles avec les syndicats de médecins battent leur plein sur la prise en charge des actes de télémédecine, les pharmaciens seront les prochains autour de la table avec l’assurance maladie obligatoire pour le conventionnement de ce service en pharmacie.
Qu’est ce que la télémédecine et quels avantages à la proposer en pharmacie ?
Source : Bientôt de la télémédecine en pharmacie ? – La pharmacie digitale […]
Pour Romain T.
Nous travaillons actuellement à offrir aux pharmaciens et à l’équipe pluridisciplinaire une plateforme sécuritaire et efficiente pour ce type d’échange. Nous nous inspirons de Zipnosis, un service offert aux États-Unis qui permet aux utilisateurs professionnels de recruter une nouvelle clientèle et de consolider celle existante. Possiblement que les pharmaciens français pourraient y voir de l’intérêt aussi.